
Encontrá las guías de servicio con tips de los expertos sobre cómo actuar frente a problemas cotidianos: Adicciones, violencia, abuso, tecnología, depresión, suicidio, apuestas online, bullying, transtornos de la conducta alimentaria y más.
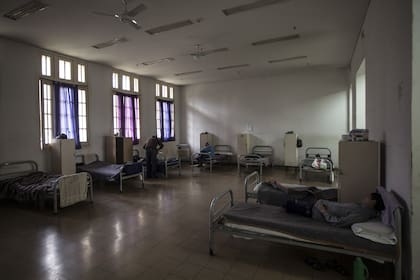
Con la llegada de la pandemia de coronavirus, se prendieron las alarmas sobre la situación de hacinamiento en las cárceles y la fragilidad de los ancianos que viven en geriátricos. Pero el ojo público y el discurso oficial ignoraron la situación de los hospitales y centros psiquiátricos del país, en donde viven más de 12.000 pacientes. Para evitar los contagios, allí se suspendieron las visitas, los talleres recreativos y las salidas. Además, sobre todo en los primeros meses, los insumos médicos y de higiene escasearon y el personal tuvo que recibir ayuda de organizaciones que colaboran o trabajan en los hospitales para poder afrontar los cuidados necesarios. Si bien este dispositivo de seguridad fue relativamente exitoso y no hubo un brote extendido entre los pacientes, significó una pérdida en su ya dañada calidad de vida y un costo emocional y sanitario para los trabajadores.
Florencia Grillo es una de las coordinadoras de Cooperanza, una agrupación que brinda talleres de música, plástica y juegos en el Hospital Borda, que depende de la Ciudad de Buenos Aires. Allí están internados más de 470 hombres y fue el primer psiquiátrico en detectar casos de Covid-19 (aparte, en mayo uno de los pacientes falleció luego de ser atacado por una jauría de perros cuando daba un paseo por los jardines del lugar; la presencia de los animales ya había sido denunciada en varias ocasiones por los trabajadores).
El rol de Cooperanza se reconvirtió ante la emergencia y en vez de dar talleres pasaron a ser un nexo entre los pacientes y el afuera. Llevan mensajes, entregan ropa de abrigo e incluso hacen colectas para conseguir lavandina y alcohol para poder mantener la limpieza del lugar. También les alcanzan yerba y cigarrillos a los pacientes para que puedan compartir entre ellos.
"Les llevamos notas a los muchachos. A veces son de un familiar o desde Cooperanza, mensajes nuestros. Se las llevamos para darles fuerzas, que sientan que, aunque no podemos ir, estamos con ellos y compartimos la situación. No es salud estar encerrados", cuenta Grillo, que espera poder retomar cuanto antes la actividad dentro del Borda.
Silvia Maltz es psicóloga, terapista ocupacional y creadora de Desate, la radio que hacen pacientes del Hospital Moyano, que solo recibe mujeres y tiene 600 internadas actualmente. Si bien la radio siguió de manera online, las únicas que pueden participar activamente son las pacientes que están externadas y que tienen un celular en su casa. Cada tanto, alguna mujer dentro del hospital puede utilizar el teléfono o algún enfermero le presta su celular y deja un mensaje para que lo pasen por la radio. "Las chicas extrañan mucho venir a la radio, mantener sus vínculos", cuenta.
Maltz advierte que, más allá de que la situación no es saludable para los internados, también afecta a los trabajadores. "Hubo un padecer muy grande de toda la comunidad hospitalaria para poder ser protegidos. Al principio no nos llegaron barbijos y una partida vino agujereada, no teníamos los elementos para cubrirnos todos adecuadamente. Ahora no es que falten, pero falta personal. Los contagios se multiplican y nos testean cada quince días, cuando debería ser una vez por semana. La situación es crítica", explica.
Con la preocupación extendida sobre el daño que el encierro prolongado generó sobre la salud mental de los argentinos y la importancia de los vínculos sociales en contextos adversos, los expertos y trabajadores se entusiasman con que una toma de conciencia le dé un impulso renovado al cumplimiento de la ley de salud mental.
Sancionada en 2010, la ley establecía para 2020 el cierre definitivo de los hospitales psiquiátricos en favor de un modelo comunitario que permita a estas personas tener una vida más conectada y saludable. Con un trabajo, una casa, la posibilidad de decidir qué comer, qué hacer, cómo vestirse, con quién interactuar. Incluso, con la tranquilidad de ser atendidos en un hospital general y no padecer el estigma de ser derivados a un manicomio.
Incluso, el secretario general de la ONU, António Guterres, llamó en mayo a repensar cómo cada Estado aborda la salud psíquica de su población. "Las políticas deben apoyar y atender a las personas afectadas por trastornos de salud mental y proteger sus derechos humanos y su dignidad. A medida que nos recuperamos de la pandemia debemos establecer más servicios de salud mental a nivel de la comunidad y asegurarnos de que la salud mental se incluya en la cobertura sanitaria universal", dijo en un comunicado.
¿En qué consiste la ley local? En un cierre progresivo de los hospitales psiquiátricos -hoy la Ciudad de Buenos Aires tiene algunos de los más importantes del país como el Moyano, Borda, Alvear y Tobar García- en favor de un sistema comunitario que incluya casas y hospedajes, centros comunitarios y de capacitación, cooperativas de trabajo, servicio de atención a domicilio y asistencia para familiares.
Además, la ley contempla que las personas con problemas psiquiátricos que necesiten atención médica puedan recibirla en un hospital general o centro de salud, como cualquier otra especialidad. Los criterios de internación deberán ser de carácter excepcional y por tiempo reducido. Hoy, de acuerdo con el primer censo a las personas internadas por motivos de salud mental, que se hizo en 2019, el promedio de internación en la Argentina es de ocho años. El 25% lleva más de once.
El primer paso para empezar esta tarea titánica, coinciden los expertos, es externar a aquellas personas que están en los psiquiátricos por razones sociales. El 37,2% de los que habitan un hospital psiquiátrico lo hacen porque no tienen otro lugar a donde ir y no porque necesiten la atención médica. "Esta pandemia debería ser una oportunidad para, en lugares en donde hay que liberar camas ante un eventual incremento de contagios, se avance y acelere lo que se debería haber hecho antes", opina Luciano Grasso, psicólogo y ex director de Salud Mental a cargo del censo del año pasado. Grasso advierte que la reconversión del sistema llevará años y que hace falta "tomar una decisión política clara, hacer un plan y avanzar". La Nación se contactó con el Ministerio de Salud nacional y porteño para conocer los planes futuros de la aplicación de la ley, pero no obtuvo respuesta.
Si bien hay consenso entre los psicólogos y psiquiatras de que el actual sistema de salud mental es deficiente, hay quienes están en contra del cierre de los psiquiátricos. "Los hospitales especializados en salud mental tienen que adquirir mayor tecnología y mejores materiales y servicios, pero no estoy de acuerdo con que se cierren. El resto de los hospitales no están capacitados para atender a pacientes psiquiátricos", opina Adrián Cabrera, médico de planta de los consultorios externos del Borda.
Cabrera focaliza en mejorar la comunicación y la información sobre la salud mental. "La psiquiatría tiene una cuestión estigmatizante que va desde el querer esconder que uno va al psicólogo hasta utilizar palabras como manicomio, locura, psicosis, siempre con connotación negativa. Es crucial mejorar la comunicación porque muchas personas no acceden al tratamiento que necesitan por falta de información o mala atención ".
Hugo Cohen es médico especialista en psiquiatría y fue el jefe de Salud Mental de Río Negro entre 1985 y 2000. En esos años esa provincia realizó un proceso exitoso de "desmanicomialización" en donde los pacientes que estaban en psiquiátricos se integraron a la vida comunitaria. Para Cohen, el primer paso es conocer la realidad de cada paciente y relevar sus capacidades y necesidades. Y en función de eso, hacer una reconversión del sistema, con un aumento de presupuesto para que, de a poco, todos puedan integrarse y mudarse a la casa de un familiar, hogares de medio camino o solos. También encontrar un trabajo para valerse por sí mismos y acceder a un servicio de salud integral como cualquier persona.
Una duda que surge frecuentemente ante la idea de "desmanicomialización" es qué ocurre si un paciente tiene un episodio que representa un peligro para sí mismo o para quienes conviven con él. "Con el desarrollo de los psicofármacos no hay episodios que duren más de 48 o 72 horas. La crisis se contiene en muy poco días", explica Cohen. Y hace luego un paralelismo entre el miedo o prejuicio que genera hoy el ingreso a una guardia de un paciente con una crisis psicótica con el que producía en los 80 o 90 una persona con VIH. "Gracias a que hubo normas, protocolos, capacitación, una ley y una gran movilización muy grande de amigos, pacientes, compañeros de trabajo y familiares se pudo aprender y cambiar esa situación -dice el experto-. Hoy en salud mental estamos atrasados, pero la inclusión es un deber y, además, es posible".
