El boom del plasma de Covid-19 ya pasó. ¿Qué aprendimos?
A medida que el año 2020 se acercaba a su fin, la evidencia acumulada mostraba que el plasma no era el milagro que algunos de sus primeros impulsores creyeron
 8 minutos de lectura'
8 minutos de lectura'
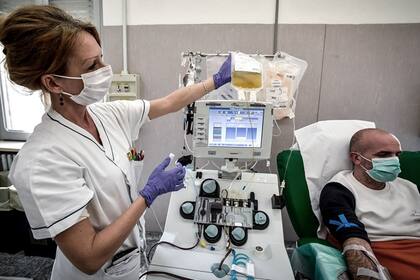
Hace exactamente un año, Scott Cohen estaba conectado a un respirador, luchando por su vida contra el Covid-19, y fue entonces que sus hermanos le rogaron al Hospital Plainview, de Long Island, que le transfundieran plasma de convaleciente.
Por entonces era un tratamiento experimental, difícil de conseguir, pero que iba ganando adeptos en un momento en que los médicos no tenían muchos que ofrecer contra la desconocida enfermedad. Tras juntar 18.000 firmas en un petitorio online, el hospital le realizó a Cohen, médico jubilado del condado de Nassau, una transfusión de una sustancia ambarina que algunos llamaban “oro líquido”.
En aquellos aterradores meses iniciales de la pandemia, la idea de un plasma rico en anticuerpos capaz de salvar vidas tomó vuelo propio mucho antes de que hubiera evidencia que la sustentara. El gobierno de Trump, fogoneado por los defensores del plasma en las instituciones médicas de élite, tomó la idea como una buena noticia que contar en tiempos en los que solo había de las malas. El gobierno norteamericano otorgó entonces 800 millones de dólares a entidades que se encargarían de recolectar y distribuir ese plasma, y puso la cara del prestigioso doctor Anthony Fauci en los anuncios que promocionaban el tratamiento.

Una coalición de empresas y organizaciones sin fines de lucro, incluidas la Clínica Mayo, la Cruz Roja y Microsoft, se movilizaron de inmediato par alentar a los recuperados del Covid-19 a donar plasma, y promocionaron las donaciones personalidades y celebridades como Samuel L. Jackson y Dwayne Johnson, el actor más conocido como La Roca. Los donantes voluntarios, algunos vestidos con capa de superhéroe, asistían en masa a los bancos de sangre.
Cohen fue uno de ellos: una vez recuperado, fue a donar su propio plasma, y no una, sino 11 veces.
Pero para fin de año, la evidencia positiva del plasma de convaleciente seguía sin materializarse, y poco a poco las instituciones médicas más prestigiosas empezaron a abandonar su uso. Para febrero, con la disminución de las internaciones por Covid, la demanda de plasma cayó por debajo de lo almacenado en los bancos, y en marzo, el Centro de Sangre de Nueva York llamó a Cohen para cancelar su 13vo turno para donar: le explicaron que no necesitaban más plasma.
Hace un año, cuando los norteamericanos morían de Covid a un ritmo alarmante, el gobierno apostó fuerte al tratamiento con plasma de convaleciente. Nadie sabía si funcionaría, pero resultado biológicamente plausible y seguro, y no había muchas otras alternativas por probar. En total, y gracias al programa federal que concluye este mes, se distribuyeron más de 722.000 unidades de plasma en hospitales de todo Estados Unidos.
Pero la apuesta del gobierno no resultó ni en un tratamiento revolucionario para el Covid, ni en uno siquiera regular. Pero sí educó al país en tiempo real sobre las complicaciones de probar un tratamiento médico en medio de una emergencia. La ciencia médica es lenta y caótica. Y cuando un tratamiento falla, o sea muy a menudo, a veces cuesta que sus defensores acérrimos den el brazo a torcer.
Como el gobierno les administró plasma a tantos pacientes en la vida real, y no dentro de un ensayo clínico controlado, evaluar su efectividad llevó mucho más tiempo. En determinado momento surgieron algunos estudios que sugerían que en determinadas circunstancias el plasma podía ayudar. Pero ahora se ha acumulado suficiente evidencia de que la amplia y costosa campaña de plasma que implementó Estados Unidos surtió poco efecto, especialmente en quienes estaban tan enfermos como para terminar internados.
De la esperanza a la escasa evidencia
Los médicos vienen utilizando anticuerpos de pacientes recuperados desde hace más de un siglo, para el tratamiento de enfermedades como la difteria, la gripe de 1918 y el ébola.
Así que cuando la gente empezó a enfermarse por el nuevo coronavirus, el año pasado, los médicos de todo el mundo recurrieron a su viejo conocido.
El 28 de marzo del año pasado, y con pocas horas de diferencia, dos hospitales de Estados Unidos, el Mount Sinai de Nueva York y el Metodista de Houston, Texas, administraron las primeras unidades de plasma a pacientes enfermos de Covid-19.
Nicole M. Bouvier, especialista en infectocontagiosas que ayudó a implementar el programa de plasma en el Mount Sinai, dice que el hospital probó el tratamiento experimental porque el riesgo de las transfusiones de sangre es relativamente bajo. Con un nuevo virus de propagación rápida dando vueltas y sin tratamientos aprobados, “la naturaleza es mucho mejor fabricante que nosotros”, dice Bouvier.
En agosto, bajo la presión del presidente Donald J. Trump, que había fustigado a los científicos del gobierno por moverse con demasiada lentitud, la Administración de Medicamentos y Alimentos de Estados Unidos (FDA) emitió una autorización de emergencia para el uso del plasma de convaleciente de Covid-19.
En una conferencia de prensa, el doctor Hahn, comisionado de la agencia, exageró sustancialmente los datos, aunque luego corrigió sus comentarios, tras recibir una andanada de críticas de la comunidad científica.
En una reciente entrevista, dijo que la intervención de Trump en la autorización del plasma había polarizado el tema.
“La discusión que uno debería tener sobre los datos científicos que lo sustentaban nunca ocurrió, porque el tema se politizó de inmediato”, dijo Hahn.
Durante el otoño y el invierno del hemisferio norte, cuando se disparó el número de casos, de internaciones y de fallecimientos, también se disparó el uso de plasma, según los datos proporcionados por los Centros de Sangre de Estados Unidos. Para enero de este año, cuando ese país promediaba más de 130.000 hospitalizaciones por día, los hospitales administraban unas 25.000 unidades de plasma por semana.
Muchos hospitales comunitarios que atienden a pacientes de bajos ingresos, con pocos recursos, pero que disponían de plasma de convaleciente gracias al programa del gobierno federal, adoptaron de buena gana el tratamiento. Entre noviembre y enero, en el sistema de salud Integris, de Oklahoma, administrar dos unidades de plasma a los pacientes internados con Covid se había vuelto una práctica estándar.
David Chansolme, director médico de prevención de enfermedades infecciosas de Integris, reconoce que los estudios del plasma habían demostrado que era “más fallido que eficaz”, pero dice que el año pasado las clínicas que integran su sistema carecían de los recursos de instituciones más grandes, incluido el acceso al antiviral llamado remdesivir. Desbordados por la gran cantidad de pacientes, muchos de ellos hispanos y de zonas rurales, los médicos estaban desesperados por tratarlos con cualquier cosa que no fuera peligrosa.
Pero a medida que el año 2020 se acercaba a su fin, la evidencia acumulada mostraba que el plasma no era el milagro que algunos de sus primeros impulsores creyeron. En septiembre, la Sociedad de Enfermedades Infecciosas de Estados Unidos recomendó no utilizar plasma en pacientes hospitalizados fuera de un ensayo clínico. (El miércoles pasado, la sociedad restringió aún más su recomendación de uso, diciendo que el plasma no debe usarse en ningún caso en pacientes hospitalizados). En enero de este año, un ensayo muy esperado que se realizaba en Gran Bretaña fue suspendido antes de su culminación porque no arrojaba pruebas sólidas de un beneficio en pacientes internados.
En febrero, la FDA acotó aún más su autorización para que el plasma se aplique solo a los pacientes en la etapa muy temprana de la enfermedad o en aquellos incapaces de producir sus propios anticuerpos.
Actualmente, varios centros médicos han dejado de administrar plasma de convaleciente. En el Centro Médico de la Universidad Rush, Chicago, los investigadores encontraron que muchos pacientes hospitalizados ya estaban produciendo sus propios anticuerpos, por lo que tratarlos con plasma sería redundante. La Clínica Cleveland ya no administra plasma de manera rutinaria debido a la “falta de evidencia convincente de su eficacia”, según Simon Mucha, médico intensivista del hospital
Y a principios de este año, también el Mount Sinai dejó de administrar plasma a pacientes que no fueran parte de un ensayo clínico. La doctora Bouvier dice que en la literatura científica de los últimos meses había una “acumulación de evidencia” de estudios que no mostraban ningún beneficio del plasma en pacientes con Covid-19.
El futuro del plasma
Aunque hay poca evidencia de que el plasma pueda ayudar a frenar la pandemia, un abnegado grupo de investigadores de prestigiosas instituciones médicas continúa enfocándose en las acotadas circunstancias en las que podría ser efectivo.
Arturo Casadevall, inmunólogo de la Universidad Johns Hopkins, dice que muchos de los ensayos fueron poco exitosos porque probaron el plasma en pacientes demasiado graves. “En los pacientes tratados a tiempo, los resultados de todos los ensayos son coincidentes”, dice.
Un ensayo clínico en la Argentina reveló que la administración temprana de plasma a los pacientes de edad avanzada reduce la progresión de Covid-19. Y un análisis del programa de la Clínica Mayo descubrió que los pacientes que recibieron plasma con una alta concentración de anticuerpos evolucionaron mejor que aquellos que no recibieron el tratamiento. Sin embargo, en marzo, los Institutos Nacionales de Salud de Estados Unidos (NIH) detuvieron una prueba de plasma en personas que aún no estaban gravemente enfermas, porque en opinión de la agencia era poco probable que sirviera de algo.
Traducción de Jaime Arrambide
 1
1Los días de los astronautas en el Artemis II rumbo a la Luna
- 2
El papa León XIV cargó la cruz durante todas las estaciones del Vía Crucis
- 3
Día 36 de la guerra entre Estados Unidos, Israel e Irán: todo lo que hay que saber
 4
4Bahréin pospuso la votación sobre la resolución de la ONU destinada a poner fin al control que Irán ejerce sobre el estrecho de Ormuz





